Síndrome metabólico
| Síndrome metabólico | ||
|---|---|---|

| ||
| Especialidad |
endocrinología medicina interna |
|
| Sinónimos | ||
|
Síndrome de Reaven. Síndrome de resistencia a la insulina. Síndrome metabólico X. | ||
El síndrome metabólico (también conocido como síndrome X, síndrome plurimetabólico, síndrome de insulinorresistencia, síndrome de Reaven) es un conjunto de factores fisiológicos, bioquímicos, clínicos y metabólicos que conllevan un aumento del riesgo de padecer una enfermedad cardiovascular o diabetes mellitus tipo 2 y fallecer por ello. Estos factores se pueden resumir en resistencia a la insulina, exceso de grasa abdominal, dislipidemia aterogénica, disfunción endotelial, susceptibilidad genética, hipertensión arterial, estado de hipercoagulabilidad y estrés crónico. El síndrome metabólico inicia con obesidad central y las causas subyacentes a este se relacionan con el acceso en los países desarrollados y en desarrollo a un exceso de calorías, azúcar, grasas, sal, tecnología liberadora de esfuerzos y entretenimiento pasivo..
En los Estados Unidos, en el año 2002, de acuerdo con las definición de Síndrome metabólico hecha por la NCEP (siglas del inglés: National Cholesterol Education Program-Adult Treatment Panel III), alrededor del 25% de la población mayor de 20 años padece del síndrome metabólico, el punto donde el individuo tiene la concomitante característica de obesidad central (localizada en el abdomen) y una resistencia a la insulina.
Respecto de los perfiles de la edad de los candidatos a padecer de Síndrome Metabólico, este ha ido bajando de forma dramática. Si antes se hablaba de pacientes que bordeaban los 50 años, ahora el grupo de riesgo está situado en torno a los 35 años, ello porque desde etapas muy tempranas de la vida, las personas adoptan malos hábitos de alimentación y escaso ejercicio físico. Este síndrome por tanto es consecuencia de los malos hábitos de vida, por ejemplo el consumo de bebidas gaseosas o azucaradas, el exceso de carbohidratos simples, grasas.
Definición
El síndrome metabólico cuenta con varias definiciones que se basan en parámetros fisiológicos bien establecidos como el estado nutricional, los niveles de glucosa y lípidos en la sangre y la presión arterial. La Organización Mundial de la Salud estableció una primera definición en 1998, cuyo factor principal y requerimiento absoluto para la definición es la existencia de una resistencia a la insulina. El tercer Programa Nacional de Educación en Colesterol (NCEP-III) de Estados Unidos lo definió como la condición en la que se encuentren presente tres de las siguientes cinco características:
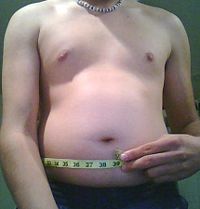
- Obesidad central, definida como una circunferencia abdominal mayor o igual a 102 cm en hombres y 88 cm en mujeres.
- Hipertensión arterial en tratamiento o presión arterial mayor o igual a 130/80.
- Diabetes en tratamiento o nivel de la glucemia en ayunas mayor o igual a 100 mg/dl.
- Hipercolesterolemia en tratamiento o colesterol-HDL reducido, menos a 40 mg/dl en hombres o 50/ml en mujeres.
- Hipertrigliceridemia en tratamiento o trigliceridemia mayor o igual a 150 mg/dl.
Por último, la Federación Internacional de Diabetes la define como la obesidad central más dos de los otros criterios listados.
Historia
En 1761, Giovanni Battista Morgagni, patólogo italiano, describió la asociación entre la obesidad visceral y mediastínica, hipertensión arterial, gota y apnea obstructiva.
En 1921, después de la Primera Guerra Mundial, Karl Hitzenberger y Martin Richter–Quittner, médicos suizos, describieron la relación entre factores metabólicos, hipertensión arterial, diabetes y enfermedad vascular; luego, en 1923, Eskil Kylin, médico sueco, describió la asociación existente entre la hiperglicemia, la hipertensión arterial, la obesidad y la hiperuricemia. Ese mismo año, William Preble, médico de Boston, concluyó después de analizar cerca de mil casos, que la obesidad conduce a enfermedades del corazón, arteriales y de los riñones, diabetes e hipertensión arterial.
Entre 1947 y 1956, Jean Vague médico de Marsella, Francia, demostró que las personas con obesidad de distribución androide, presentaban una predisposición para padecer diabetes, aterosclerosis, gota y cálculos renales.
En 1965, Margaret Albrink y J. Wister Meigs describieron la relación entre la obesidad (engrosamiento cutáneo), la dislipidemia y la hiperglicemia.
Para la segunda mitad de los años 1960, Avogaro y Crepaldi describieron a seis pacientes con signos moderados de obesidad, colesterol alto y una marcada hipertrigliceridemia y estos signos mejoraron con una dieta baja en calorías y baja en carbohidratos.
En 1977, Haller empleó el término «síndrome metabólico» para referirse a una asociación entre obesidad, diabetes mellitus e hígado graso, describiendo además los factores de riesgo de la arteriosclerosis. El mismo término fue usado por Singer ese año para referirse a una combinación de síntomas tales como la obesidad, bocio, diabetes mellitus y la hipertensión arterial.
En 1977 y 1978 Gerald B. Phillips argumentó que los factores de riesgo subyacentes a un infarto de miocardio contribuyen a formar una constelación de anomalías no sólo asociada con enfermedades del corazón, sino también con la obesidad y otros factores clínicos, y que su identificación podría prevenir enfermedades cardiovasculares.
Síndrome X de Reaven
En 1988, Gerald Reaven sugirió, en su conferencia de Banting, que estos factores tendían a ocurrir en un mismo individuo en la forma de un síndrome que denominó «X» (no confundir con el síndrome homónimo asociado al caso de Brooke Greenberg) en el que la resistencia a la insulina constituía el mecanismo fisiopatológico básico, proponiendo 5 consecuencias de ésta, todas ellas relacionadas con un mayor riesgo de enfermedad coronaria, cardiopatía isquémica, disfunción ventricular izquierda y fallo cardiaco. Los componentes originales del Síndrome X de Reaven eran:
- Resistencia a la captación de glucosa mediada por insulina.
- Intolerancia a la glucosa.
- Hiperinsulinemia.
- Aumento de triglicéridos en las VLDL.
- Disminución del colesterol tipo HDL.
- Hipertensión arterial.
A lo largo de los años se ha ido añadiendo más componentes a la definición de este síndrome, a la vez que comenzó a recibir nuevas denominaciones como Síndrome X plus, Cuarteto mortífero, Síndrome plurimetabólico, Síndrome de insulinorresistencia, entre otros.
En 1998, un grupo consultor de la OMS propuso que se denominara Síndrome metabólico (SM) y sugirió una definición de trabajo que sería la primera definición unificada del mismo.
En 2020, durante la pandemia de COVID-19 causada por el virus SARS-CoV-2, el síndrome metabólico demostró ser un factor de riesgo para mortalidad.
Epidemiología
La prevalencia del síndrome metabólico varía de acuerdo con la definición empleada para determinarla, así como de la edad, el sexo, la raza y el estilo de vida. Cuando se emplean criterios parecidos a los de la OMS, la prevalencia varía del 1,6 al 15% en dependencia de la población estudiada y del rango de edad. El estimado de prevalencia en EE. UU. es del 22%, varía del 6,7% en las edades de 20 a 43,5 años a 43,5% en los mayores de 60 años, no se han reportado diferencias por sexo (23,4% en mujeres y 24% en hombres).
La prevalencia de síndrome metabólico en Chile es equivalente a la de Estados Unidos. Entre 1986 y 1998 la obesidad en Chile aumentó de 4,6% a 24,0% en los prepúberes y de 2,3% a 17% en adolescentes, mientras que la prevalencia del síndrome metabólico en adultos es de 22,6%; 23% en hombres y 22,3% en mujeres. En poblaciones de alto riesgo, como la de familiares de personas con diabetes, la prevalencia aumenta a casi 50%, llegando a más de 80% en personas diabéticas.
En Europa, la prevalencia del síndrome metabólico en niños es variable, desde un 33% en el Reino Unido hasta un 27 y 9% en Turquía y Hungría, respectivamente. En España, por su parte, un estudio demostró que la prevalencia es de un 17-18% en la población pediátrica con obesidad moderada.
En poblaciones de alto riesgo, como la de familiares de personas con diabetes, la prevalencia aumenta considerablemente hasta casi el 50%, llega a más del 80% en personas diabéticas y al 40% en personas con intolerancia a la glucosa.
Otras condiciones y la diversidad específica de microbiomas parecen estar asociadas con el síndrome metabólico, con cierto grado de especificidad de género.
Etiología
La causa del síndrome metabólico se desconoce, estudios como los realizados en el marco del Estudio de Lípidos y Glucosa de Teherán y la Encuesta Nacional de Examen de Salud y Nutrición de Corea - KNHANES, han identificado asociación entre el consumo de carbohidratos y la incidencia de síndrome metabólico, y un riesgo disminuido de síndrome metabólico con las dietas bajas en carbohidratos.
La fisiopatología del síndrome metabólico es extremadamente compleja y solo ha sido dilucidada una parte de ella. La mayoría de los pacientes tienen una edad considerablemente mayor, son obesos, sedentarios, y tienen cierto grado de resistencia a la insulina. La resistencia a la insulina juega un papel central en la génesis de este síndrome. La hiperinsulinemia, es decir, una concentración elevada de insulina en el plasma sanguíneo, resulta ser un factor de riesgo independiente para la aparición de enfermedad isquémica del corazón, ayuda a la aparición temprana de la diabetes y a su progresión subsecuente, y contribuye a la aparición de otro número de patologías asociadas que se traducen en factores de riesgo cardiovascular.
La resistencia a la insulina se define como una condición en la cual las cantidades de insulina producidas fisiológicamente producen una respuesta biológica reducida, es decir, una reducción de la capacidad de acción de la insulina en el control metabólico de la glucosa después de una comida, se asocia con supresión inadecuada de insulina en ayunas la noche, en presencia de una producción conservada de la hormona. Tras la resistencia a la insulina aparece una hiperinsulinemia compensadora, demostrado con el hallazgo de elevadas concentraciones de insulina en ayunas y después de las comidas.
Actualmente la insulinorresistencia se considera como la responsable de la mayor parte de las anomalías presentes en este padecimiento, fundamentalmente de la hiperglucemia, la hipertensión arterial, el aumento en la producción hepática de VLDL y triglicéridos y la estimulación de la proliferación endotelial por acción sobre receptores endoteliales causante del inicio del proceso de aterosclerosis.
Los mecanismos moleculares causantes de la insulinorresistencia y el SM no están claros, entre estos se proponen:
- Mal nutrición fetal y bajo peso al nacer
- Incremento en la adiposidad visceral, tan solo la obesidad entre el arco costal y la cintura es indicativo de resistencia a la insulina
- Anomalías genéticas de una o más proteínas en la cascada de acción de la insulina
- Niveles reducidos de receptores de la insulina
- Actividad tirosincinasa en músculo esquelético (no parece defecto primario)
- Defectos posreceptores
- Defecto en la señalización PI - 3 kinasa que causa reducción de traslocación de GLUT - 4 a la membrana plasmática (foco actual en la patogénesis)
En la fisiopatología tiene un papel capital la inflamación crónica de bajo grado, que interfiere con la señalización de insulina y activa al endotelio y a células inmunitarias, tales como los monocitos, para favorecer la aterosclerosis. Un gran número de marcadores del sistema de inflamación, incluyendo la Proteína C reactiva, se incrementan durante esta enfermedad, como lo son el fibrinógeno, la interleucina 6 (IL-6), el Factor de Necrosis Tumoral-alfa (TNFα) y otros. Algunos otros señalan que es debido al estrés oxidativo, que tiene una gran variedad de causas entre ellas el incremento de los niveles de ácido úrico causado por las dietas con niveles altos de fructosa. Estas moléculas pro-inflamatorias producen, lipolisis, angiogénesis, disfunción endotelial, vasoconstricción, fibrinólisis y resistencia a la insulina.
La leptina, una hormona descubierta recientemente, regulada por el gen ob, que aunque no está incluida directamente en los ejes metabólicos anteriores, parece ser un componente de disfunción hormonal en el SM como marcador importante de la cantidad de tejido adiposo en el cuerpo. Aunque se produce principalmente por el adipocito, su función principal es la regulación del nivel de saciedad a nivel hipotalámico, y juega un papel importante en la reproducción humana. Algunos de los efectos de la leptina in vitro son la atenuación de la acción de la insulina en los hepatocitos, el aumento de la oxidación de ácidos grasos, la disminución de triglicéridos en los adipocitos y disminución de la unión de la insulina a los adipocitos. Así, la leptina es uno de los responsables de la modulación de la acción y la sensibilidad a la insulina. Por otra parte, su asociación con el eje gonadal y, posiblemente, con los ejes y corticotropico/somatotrópico, están relacionados en la Neuroendocrinología del SM. La inmensa mayoría de los casos de obesidad en los seres humanos está relacionada con un marco de «hiperleptinemia», quienes mostraron un aumento del contenido total de grasa corporal, así como una probable resistencia a las acciones de la leptina.
Patogenia
En un estado de resistencia a la insulina disminuye la actividad de la lipoproteína lipasa, una enzima endotelial encargada de la depuración de las VLDL y los quilomicrones, y se incrementa el flujo de ácidos grasos al hígado
En el hígado, los ácidos grasos provocan aumento en la producción de glucosa, triglicéridos y liberación de VLDL a la circulación.
La hipertrigliceridemia generada aumenta la actividad de la proteína de transferencia de ésteres de colesterol (PTEC) que intercambia triglicéridos desde las lipoproteínas ricas en triglicéridos por colesterol esterificado de las HDL. El cambio en el contenido lipídico de estas partículas conlleva a que las HDL sean degradadas más fácilmente por la lipasa hepática y que se incremente la formación de las LDL pequeñas y densas.
La oxidación de las LDL pequeñas y densas (peroxidación lipídica) producen transformaciones moleculares en estas que hacen que no sean reconocidas eficientemente por sus receptores naturales, pasando entonces a ser captadas y metabolizadas por los receptores barrendera o scavenger de los macrófagos.
La captación de LDL oxidadas por los macrófagos, produce el enriquecimiento de éstos en ésteres de colesterol y la formación de «células espumosas», las mismas que entran en apoptosis, debido a su incapacidad de metabolizar colesterol. El catabolismo de las partículas VLDL da como resultado partículas pequeñas y densas de LDL, que pueden moverse a través del endotelio, e infiltrar la pared arterial de una manera más eficaz.
De otro lado, la hiperglicemia conlleva a estrés oxidativo a través de la oxidación de la glucosa, la glicación de las proteínas y su consecuente degradación oxidativa; las proteínas estructurales (de vida media larga) como colágeno, elastina, mielina, actina, miosina y proteínas del cristalino; así como las de vida media corta, como las lipoproteínas, se convierten en productos finales de la glicación avanzada (PGA).
El estrés oxidativo estimula la producción de citocinas,que inician una respuesta inflamatoria y con ello una alteración en el metabolismo de carbohidratos, lípidos y proteínas, el tejido adiposo visceral secreta citocinas, como la IL-6 y el TNFα, y adipocitocinas; diversos estudios responsabilizan al estrés oxidativo de la peroxidación lipídica, daño en las membranas celulares, trastorno en la expresión de genes y disfunción endotelial, además de relacionarlo con la obesidad, la hipoadiponectinemia y alteraciones cardiacas, endoteliales y renales. El TNFα provoca fosforilación inhibitoria del receptor de insulina tipo 1 (IRS-1) e inhibición de la vasodilatación dependiente del endotelio vía óxido nítrico (ON).
El estrés oxidativo propicia la acumulación de peróxido de hidrógeno y de anión superóxido y la inhibición de las catalasas.
Adicionalmente, la hiperglicemia y la hiperinsulineamia incrementan la expresión de angiotensinógeno, de angiotensina II (ANG II) y del receptor AT1, que pueden contribuir al desarrollo de hipertensión arterial, con la cual se puede producir un aumento de la reabsorción del sodio y de la actividad del sistema nervioso simpático, la activación del sistema renina-angiotensina y el aumento de ácido úrico, además de la disfunción endotelial.
Diagnóstico
En la actualidad hay dos grandes definiciones de síndrome metabólico proporcionados por la Federación Internacional de Diabetes (IDF por sus siglas en inglés) y la revisión del National Cholesterol Education Program, respectivamente, aunque ambas son muy similares. Las dos diferencias, la primera es que la IDF excluye cualquier individuo sin un incremento del diámetro de la cintura, mientras que en la definición de la NCEP el padecimiento puede ser diagnosticado con base a otros criterios; y la segunda es el uso de puntos en específico para la medición del diámetro de la cintura por parte de la IDF, mientras que la NCEP no utiliza puntos en específico.
La microalbuminuria, como marcador de disfunción endotelial, daño vascular, daño renal y enfermedad cardiovascular, es un criterio clínico para la definición de síndrome metabólico según la OMS.
OMS
Los criterios de la Organización Mundial de la Salud (1999) requieren la presencia de diabetes mellitus, tolerancia anormal a la glucosa, glucemia de ayuno anormal o resistencia a la insulina, MÁS dos de los siguientes:
- Presión arterial ≥ 140/90 mmHg
- Dislipidemia: triacilglicéridos (TG): ≥ 1.695 mmol/L y/o colesterol HDL (HDL-C) ≤ 0.9 mmol/L (en hombres), ≤ 1.0 mmol/L (en mujeres)
- Obesidad central: relación cintura/cadera > 0.90 (en hombres), > 0.85 (en mujeres), y/o índice de masa corporal (IMC) > 30 kg/m²
- Microalbuminuria: excreción urinaria de albúmina ≥ 20 mg/min o relación albúmina/creatinina en orina ≥ 30 mg/g
EGIR
La European Group for the Study of Insulin Resistance (Grupo Europeo para el Estudio de la Resistencia a la Insulina-1999) requiere la presencia de la resistencia a la insulina, que la define como un incremento del 25% de los valores de insulina en ayunas entre los individuos no-diabéticos, MÁS dos o más de los siguiente:
- Obesidad central: diámetro de cintura ≥ 94 cm (en hombres), ≥ 80 cm (en mujeres)
- Dislipidemia: TG ≥ 2.0 mmol/L y/o HDL-C < 1.0 mg/dL o ser tratado por dislipidemia
- Hipertensión: presión arterial ≥ 140/90 mmHg o estar bajo tratamiento antihipertensivo
- Hemoglobina Glucosilada ≥ 6.1 mmol/L
Criterios American Heart Association (2005)
- Obesidad abdominal (perímetro cintura)
- Hombres: >102 cm.
- Mujeres: >88 cm.
- cHDL
- Hombres: <40 mg/dl
- Mujeres: <50 mg/dl
- o tratamiento farmacológico
- Triglicéridos: ≥150 mg/dl o tratamiento farmacológico para los TG
- Presión arterial: ≥130/ ≥85 mmHg o tratamiento con fármacos para la HTA
- Nivel de glucosa en ayunas: ≥100 mg/dl o tratamiento farmacológico para la hiperglucemia
Tratamiento
El tratamiento sugerido es principalmente tener un estilo sano de vida, es decir, la restricción de calorías y la actividad física. Sin embargo, el tratamiento farmacológico es a menudo necesario. La reducción de peso y el incremento de la actividad física conducen a la reducción efectiva de todos los factores de riesgo cardiovasculares al mejorar la sensibilidad a la insulina y reducir el riesgo de enfermedades cardiovasculares. La reducción de peso, aun moderada (10% del peso inicial), conduce a una disminución del LDL-C, mejora todos los factores de riesgo y disminuye el riesgo vascular global del paciente. Los beneficios de la disminución de la tensión arterial, disminución de los lípidos y control de la glucemia sobre la morbilidad y la mortalidad han quedado bien demostrados por ensayos clínicos controlados a largo plazo, de manera que actualmente se recomienda el tratamiento agresivo de cada una de las comorbilidades del SM mediante regímenes de terapia combinada. En general, las enfermedades que comprenden el síndrome metabólico se tratan por separado.
Control de la glucemia
La resistencia a la insulina se considera el defecto patológico principal en individuos con diabetes tipo 2, fundamentalmente durante las primeras etapas de la enfermedad. La metformina ha sido ampliamente utilizada en la práctica clínica como agente antidiabético que mejora significativamente la sensibilidad a la insulina con efectos favorables adicionales sobre el perfil lipídico al reducir modestamente los niveles de colesterol y triglicéridos (triglicéridos en 24%, colesterol-LDL en 10%), se recomienda como fármaco de primera elección en diabéticos con un índice de masa corporal mayor del 27%.
Las glitazonas o tiazolinedionas, nueva clase de drogas antidiabéticas orales, mejoran el control metabólico en pacientes con DM2, además, reducen la resistencia a la insulina, no solo en diabéticos tipo 2 sino también en condiciones no -
Tratamiento de la dislipidemia
Deben iniciar con cambios terapéuticos en el estilo de vida (modificaciones en la dieta y actividad física, consumo de alcohol, proscripción del hábito de fumar) seguidos por tratamiento farmacológico, si después de 3 meses no se logran las metas deseables. El tratamiento farmacológico de la dislipidemia en el SM debe iniciarse con estatinas y, de ser necesario, combinar con fibratos y derivados del ácido nicotínico.
A las estatinas y fibratos se les ha conferido propiedades antiaterosclerótica y antitrombótica. De manera general, con su uso se ha observado mejoría del perfil aterogénico, de la reactividad vascular dependiente de endotelio y de la sensibilidad hepática a la insulina; esta última al disminuir el exceso de acúmulo de lípidos en hígado y músculo.
Control de la hipertensión arterial
La prescripción del fármaco antihipertensivo debe hacerse teniendo en cuenta las características clínicas y metabólicas del paciente y las propiedades del medicamento. Los inhibidores de las enzimas convertidoras de angiotensina y los antagonistas de los receptores de la angiotensina II se recomiendan como antihipertensivos de elección en los pacientes con SM al producir vasodilatación y disminuir los niveles de noradrenalina circulantes (efecto simpaticolítico), lo que origina un incremento en la sensibilidad a la insulina y disminución en los niveles de insulina circulante, además se demuestra que disminuyen los niveles de colesterol total y de triglicéridos en plasma.
Varios metaanálisis recientes sugieren que pueden ofrecer una ventaja especial en la prevención de complicaciones cardiovasculares adicionales al control de la tensión arterial.
Prevención
Se han propuesto diversas estrategias para prevenir la aparición del síndrome metabólico. Estas incluyen el aumento de la actividad física (como caminar 30 minutos al día), y dietas que incluyan la ingesta de vegetales, frutas y productos lácteos bajos en grasas. Hay muchos estudios que apoyan que realizar ejercicio puede revertir el síndrome metabólico, por ejemplo un estudio realizado en los EUA con 621 pacientes de diversos orígenes.
Un estudio del 2007 en el Reino Unido, con 2,375 hombres de 45 a 59 años, sugiere que la ingesta diaria de leche o productos lácteos equivalentes puede reducir en promedio, hasta casi la mitad el riesgo de síndrome metabólico. Sin embargo, otro estudio en población neerlandesa de 50 a 75 años de edad, sugiere que un mayor consumo de productos lácteos no se asocia con un menor peso ni con una mejora en los niveles de los componentes del síndrome metabólico, a excepción de una modesta asociación con disminución de la presión arterial.
Véase también
Enlaces externos
- Criterios para el Síndrome Metabólico., MedicalCriteria.com
- Síndrome Metabólico en Niños y Adolescentes
- Obesidad: Síndrome Metabólico Portal de divulgación médico sanitaria -- vivirmejor.es --España
- Información científica y médica
| Control de autoridades |
|
|---|
-
 Datos: Q657193
Datos: Q657193
-
 Multimedia: Metabolic syndrome / Q657193
Multimedia: Metabolic syndrome / Q657193